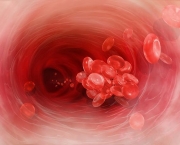
A Síndrome do Anticorpo Antifosfolipídeo também conhecida como Síndrome de Hughes se caracteriza pela produção de anticorpos que atrapalham a coagulação sanguínea de maneira a formar coágulos que obstruem a passagem de sangue por veias e artérias. Essa doença é crônica e uma das causas da ocorrência de trombofilia adquirida além de abortos repetidos.
Diz-se que causa trombofilia adquirida pelo fato de que mesmo sem ter um marcador genético conhecido é diferente das trombofilias congênitas. Alguns testes de laboratório indicaram que os anticorpos antifosfolipídeos aparece em cerca de 30% de pacientes da doença lúpus eritematoso sistêmico, aparece com menor incidência em pessoas com outras doenças autoimunes.
Nos casos de pacientes que sofrem oclusões venosas ou arteriais (tromboses) diz-se que SAF é secundária. A SAF primária é aquela que acontece sem associação com outras doenças, essa é a forma mais frequente da doença.
Fatores Desencadeantes
Ainda não se tem conhecimento a respeito do que começa a produção dos anticorpos que atrapalham o sistema de coagulação. Entretanto, existem os chamados fatores desencadeantes que agiriam como gatilhos para que a doença eclodisse. Alguns indivíduos são predispostos geneticamente e outros que já passaram por problemas de saúde como trombose podem ter mais facilidade em desenvolver esses anticorpos.
Dentre outros fatores desencadeantes bem conhecidos estão intervenções cirúrgicas, infecções durante a gestação e pacientes que já foram tratados para SAF. São sérios fatores de risco da SAF o tabagismo, obesidade, níveie elevados de colesterol, vida sedentária, utilização de hormônios como estrógenos e outras drogas como a clorpromazina, por exemplo.
Os Sintomas da SAF
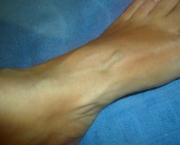
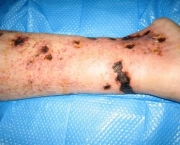
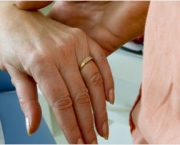
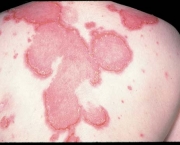
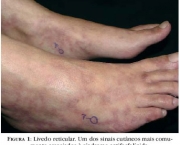
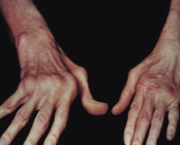
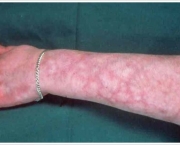
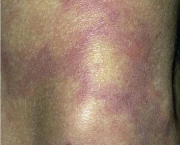
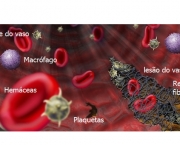
A doença tem vários sintomas e tudo depende do vaso que foi comprometido. Um dos primeiros sinais da presença da doença pode ser o baixo número de plaquetas que recebe o nome de trombocitopenia. Outros sintomas e sinais da doença variam e podem ser manchas que aumentam de tamanho durante o inverno, microtrombose disseminada (que são trombos de vasos de pequeno porte em todo o organismo), insuficiência cardíaca e pode chegar até mesmo a uma embolia pulmonar.
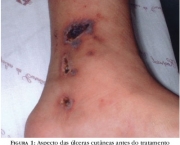
A SAF ainda pode resultar numa trombose venosa profunda e o sistema arterial também pode ser comprometido de forma que a circulação cerebral é o alvo principal. Grande parte das pacientes apresenta a SAF somente durante a gestação podendo resultar na perda do bebê nesses casos devido a trombose que ocorre na placenta.
As Manifestações da SAF
Um dos principais fatores complicadores da SAF é o fato de que essa síndrome pode ter vários tipos de manifestações e assim acontecer em qualquer órgão ou em qualquer sistema resultando em diversas consequências. Uma das formas de fazer um prognóstico da doença é observar os fatores de risco bem como estar atento aos fatores desencadeantes como a trombose.
A doença já faz parte de qualquer especialidade médica de forma que os médicos têm mais conhecimento para fazer o diagnóstico. É de grande importância que seja feito um diagnóstico precoce, pois assim é possível evitar que surjam novos eventos trombóticos. Porém, é necessário destacar que não existem meios de descobrir qual será o próximo local a ser afetado pela doença.
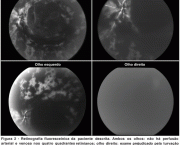
A trombose que advém da SAF pode comprometer desde um vaso do olho acarretando em cegueira até uma artéria do cérebro de maneira a resultar em graves sequelas. Ter acompanhamento médico é essencial para se manter prevenido.
O Tratamento
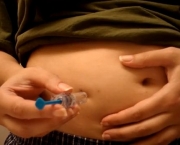
Essa doença tem um tratamento que consiste em utilizar medicação anti-coagulante que são varfarina de uso oral e heparina de uso subcutâneo. Quando o paciente faz uso de varfarina deve ser mantido constantemente sob monitoramento da sua taxa de coagulação INR.
No caso do uso de medicação subcutânea não existe a necessidades de ter o mesmo controle. Essa diferença de monitoramento se deve a atuação diferente dos dois medicamentos. Também tem alguns casos em que os pacientes fazem uso de imunossupressores como, por exemplo, a azatioprina que tem a função de impedir que o anticorpo haja no organismo.
Tem outros casos em que se recomenda a utilização de corticóides de forma a inibir juntamente a medicação novos episódios dessa doença. O diagnóstico e o tratamento devem ser acompanhados de perto por um médico.
Critérios Para Determinar o Diagnóstico da SAF
Critérios Clínicos
Para tornar mais fácil o diagnóstico da SAF estão sendo criados critérios clínicos e laboratoriais como uma maneira de facilitar o trabalho dos médicos. A seguir você pode saber mais sobre ambos.
Trombose Vascular
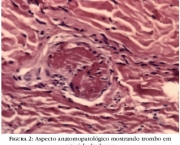
Se caracteriza por um ou mais episódios de trombose venosa, arterial ou mesmo de vasos pequenos de qualquer tecido ou órgão do corpo. A confirmação pode ser feita por Doppler ou por histopatologia que determine que não é vasculite.
Abortos Repetidos
Quando acontece uma ou mais mortes de fetos que se mostram morfologicamente normais com mais de 10 semanas de idade gestacional e que pode ser confirmado por ultrassom (US) ou mesmo por exame do feto em questão.
Também podem se encaixar nesses critérios clínicos um ou mais nascimentos prematuros de fetos que são morfologicamente normais. São considerados para esse fim nascimentos com 34 semanas ou menos decorridos devido eclâmpsia, pré-eclâmpsia ou mesmo de insuficiência da placenta.
Outros casos de abortos que se enquadram como critérios clínicos são abortos espontâneos antes de se completar 10 semanas de idade de gestação sem que haja nenhum tipo de anormalidade hormonal ou anatômica materna. É necessário que sejam excluídas causas cromossomiais maternas ou paternas.
Critérios Laboratoriais
Além dos critérios clínicos é possível estabelecer critérios laboratoriais para designar a doença dentre os quais estão:
Lúpus Anticoagulante
Quando está presente no plasma por mais de uma ocasião num intervalo mínimo de 12 semanas. A detecção é feita seguindo as recomendações da Sociedade Internacional de Trombose e Hemostasia (ISTH).
Anticardiolipinas (ACL) IgG ou IgM
Quando aparecem em títulos moderados (> 40) a altos (> 80) por duas ou mais vezes num intervalo mínimo de 12 semanas. Nesse caso é utilizado o teste ELISA que é padronizado.
Anti-beta2GPI IgG ou IgM
Nos casos em que estão presente no plasma por duas ou mais vezes num intervalo mínimo de 12 semanas também detectado pelo teste ELISA padronizado.